新型コロナウイルス感染症対策についてはこちら
内科一般・呼吸器内科
新型コロナウイルス感染症対策についてはこちら
痛みが続き、「痛みの慢性化」になってしまうと、徐々に治療が難しくなっていくだけでなく、心にも身体にも大きなストレスとなり、痛みの改善がますます困難となります。「痛みがある⇒筋肉がこわばる⇒筋肉の血行が悪くなる⇒さらに痛みがでる⇒さらに痛みがでる⇒さらに筋肉がこわばる⇒さらに血行が悪くなる⇒ますます痛みがでる」という「痛みの悪循環」が生じます。
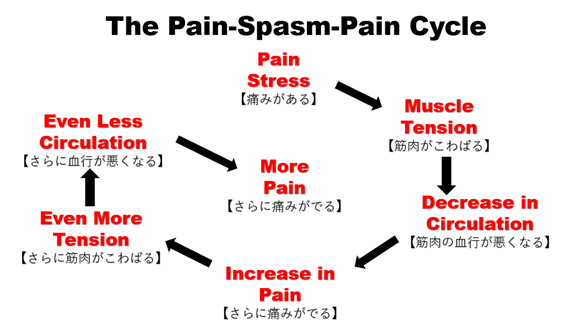
この状態になってしまうと、ちょっとマッサージや患部を温めたくらいでは解決することができず、時に激しい痛みを伴う慢性的な痛みになっていきます。
痛みの状態が急性痛から慢性痛に移行すると、心身面に影響が表れ、ワインドアップ現象、中枢性感作、痛みの可塑性などの影響により脳が痛みに過敏になるなど、難治性に進行する可能性が高くなります。
筋膜性疼痛症候群(MPS)は、骨格筋が存在するところであれば全身どこにでも起こりうるものですが、好発部位として姿勢筋(背骨を支えて姿勢を保つ筋肉)に起こりやすく、後頭部、頚部、肩甲部、背部、腰部などの痛みとして表現されます。
例えば太ももやふくらはぎの痛みは、腰のヘルニアや脊柱管狭窄症による坐骨神経痛と間違われることが多いですが、殿部の筋肉(小殿筋や梨状筋など)が原因になっている場合もあります。
『トリガーポイント・関連痛の例』参照
近年、生活様式の変化(運動不足やストレスなど)による筋肉の弱体化に伴い、この筋膜性疼痛症候群は増加の傾向にあるといわれています。
よって、筋膜性疼痛症候群(MPS)および異常なfascia(ファシア)の治療においては、以下の3点が重要になります。
①適切な評価により発痛源を検索し、治療すること。
②悪化因子(アライメント、身体の使い方による「使いすぎoveruse・廃用disuse・誤用maluse」、心理的緊張、中枢過敏)を取り除くこと。
③早期の治療により痛みを取り除くこと。